|
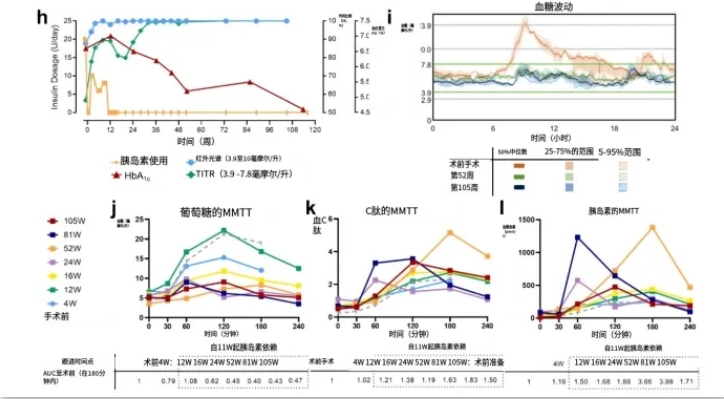
突破性进展!世界首例自体再生胰岛移植成功,25年糖尿病患者被治愈2024年4月30 日,海军军医大学第二附属医院殷浩教授团队联合中国科学院分子细胞科学卓越创新中心程新教授团队,在国际学术期刊《细胞发现》(Cell Discovery)在线发表了题为“Treating a type 2 diabetic patient with impaired pancreatic islet function by personalized endoderm stem cell-derived islet tissue”的研究成果。这是国际上首次利用干细胞来源的自体再生胰岛移植,成功治愈胰岛功能严重受损糖尿病的病例报道。 2型糖尿病(T2D)的发展过程,可以类比为一个大型工厂面临的能源分配难题。在此情境中,胰岛素好比是负责将葡萄糖(即能源)运往各个细胞(车间)的运输系统。但随时间流逝,细胞逐渐对胰岛素(能源运输车)产生抵抗,导致葡萄糖无法有效进入细胞,进而造成血液(仓库)中的葡萄糖积压,形成高血糖。 随着病情的加剧,胰岛细胞(工厂的能源生产部门)功能减退,不能产生足够的胰岛素(运输车)。因此,超过30%的2型糖尿病患者最终需依赖外部胰岛素。尽管胰岛移植(从其他“工厂”移植运输系统)能有效解决这一问题,但由于供体稀缺,其应用大受限制。 但是,科学家在动物实验中发现了新希望:利用人类多功能干细胞(hPSC)能培育出能源前体细胞(PP)或新的能源分配组织(即胰岛组织),这些细胞和组织在实验中显示能有效逆转高血糖状态。 最近的临床试验也证实,当这些由hPSC衍生的能源前体细胞植入1型糖尿病患者体内时,它们能进一步发展成为对饮食变化有反应的能源分配单元,并开始分泌胰岛素,尽管其分泌量尚不能完全取代外部胰岛素。 不过,使用这些hPSC衍生的细胞进行治疗还存在一些挑战,诸如细胞分化过程的复杂性,以及可能形成未分化细胞团(畸胎瘤)的风险。为了攻克这些难题,研究人员正在探寻一种更安全的干细胞类型——非致瘤性人类内胚层干细胞(EnSC),这类细胞似乎更适合用于大量培育胰岛细胞(能源分配单元)。 这些研究揭示了使用干细胞培育的胰岛组织作为治疗2型糖尿病的新方法的巨大潜力,这不仅有望解决葡萄糖分配问题,还可能为糖尿病患者开辟一条新的治疗路径,帮助他们更有效地管理病情。 实验过程 由文献我们可知,研究选用了一位59岁的男性,其患有2型糖尿病已25年,同时,在2017年6月,由于糖尿病导致的微小血管并发症,他的肾脏出现了严重的问题,因此,他接受了肾脏移植手术,作为一位慢性病患者,它是幸运的。 但糖尿病是无法治愈的,至少现在来说,无法治愈。从2019年11月开始,他开始难以控制自己的血糖,血糖值波动很大,有时候高有时候低。 具体来说,他的血糖水平通常在3.66到14.60毫摩尔每升(mmol/L)之间变化。这里有一个专业术语“平均血糖偏移幅度(MAGE)”,是用来衡量血糖波动的程度,他的MAGE是5.54 mmol/L。还有一个指标叫做“目标范围内的时间(TITR)”,它表示血糖处于理想范围内的时间比例,他的TITR是56.7%,这意味着他大约有56.7%的时间血糖是控制在3.9到7.8毫摩尔每升的健康范围内的。 此外,他每天大约有0.7次的高血糖事件(血糖超过10.0 mmol/L),以及0.3次的低血糖事件(血糖低于3.9 mmol/L)。过高与过低的血糖水平对健康是非常不利的,高血糖自不必多说,对微小血管,对神经伤害都非常高,糖尿病足就是高血糖的典型表现,而低血糖,往往更为危急,最明显的就是,他会突然晕厥,且不能及时纠正的话,往往会危急生命。何况他还接受了肾脏移植。 综合多方因素,为了避免低血糖的风险以及改善对肾脏的保护,患者决定尝试一种新的治疗方式:使用他自己的胰岛细胞(称为自体E胰岛)进行移植。 这位患者进行了经皮经肝门静脉移植手术,医生将120万个胰岛单元(E-胰岛)植入他的体内。这种手术遵循了临床移植的标准规则。在手术后的一段时间里,医生通过一种叫做混合膳食耐受性试验(MMTT)的方法,定期检查患者的内分泌功能和糖尿病相关指标,同时使用一个24小时连续监测血糖水平的系统(CGM)来跟踪治疗效果。
在长达116周的跟踪期间,通过MRI和血液检测,没有发现患者体内有肿瘤形成的迹象。治疗过程中出现了一些暂时的不适,比如手术后4到8周内有腹胀和食欲下降的情况,但这些都能通过药物治疗得到缓解。此外,患者体重有所下降,但幅度不大,从80公斤减到了76公斤。 在手术后的前116周,医生密切监测了三个主要的治疗效果:血糖控制、减少对外源性胰岛素的依赖,以及空腹和餐后血糖刺激下C肽/胰岛素水平的变化。手术效果非常显著,仅仅在手术后第二周,患者的血糖波动幅度就显著减小,血糖控制水平也从56.7%迅速提升到了77.8%。同时,严重的高血糖和低血糖事件也完全消失了。 随着时间的推移,患者的血糖控制水平持续改善,到了第32周后,血糖控制水平已经稳定在99%的高比例上。此外,患者的血糖波动性也显著降低,空腹和餐后血糖浓度都有了明显的下降。血红蛋白A1c水平,一个反映长期血糖控制水平的指标,也从6.6%降到了4.6%。 值得注意的是,患者对胰岛素的需求逐渐减少,到了第11周,他已经完全不需要注射胰岛素了。口服的抗糖尿病药物也在手术后逐渐减少,并在第48周和第56周完全停用。 手术后,患者空腹时C肽(一种反映胰岛功能的指标)的水平比手术前提高了3倍。通过MMTT测试,C肽和胰岛素的分泌水平都有了显著的提升。 总的来说,这项研究提供了使用自体E胰岛治疗2型糖尿病患者的初步证据。在长达27个月的观察期内,患者的血糖控制有了显著的改善,这证明了干细胞来源的胰岛组织有望帮助晚期2型糖尿病患者恢复胰岛功能。移植的胰岛单元耐受性良好,没有出现肿瘤或严重的不良事件。 本项研究与之前使用其他来源的胰岛或封装的hPSC衍生的胰岛前体细胞(PP)的临床试验一起,为胰岛组织替代疗法作为糖尿病患者的有效治疗方法提供了有力的证据。特别是基于EnSC的胰岛再生系统,因其在体内非致瘤的特性和适合大规模生产的优势,为糖尿病治疗提供了新的可能性。尽管这项研究的样本量有限,但它为未来的研究奠定了基础,未来的研究将需要进一步验证这种治疗方法的效果,并探索其在不同类型的糖尿病患者中的应用。 参考文献: |